
Sie ist seit Juli 2022 Leiterin des Bereichs Klinische Orale Mikrobiologie und Immunologie an der Klinik für Zahnerhaltung und Präventivzahnmedizin im Zentrum für Zahnmedizin der Universität Zürich. Als Zahnärztin und Forscherin liegt ihr Fokus auf dem oralen Mikrobiom und dessen Auswirkungen auf die Mundgesundheit. Ihre Forschungsinteressen umfassen unter anderem die
Rolle von Mikroorganismen bei Karies, Parodontitis und periimplantären Erkrankungen sowie die Wirkung von antimikrobiellen Substanzen auf das orale Mikrobiom. Sie strebt danach, innovative und evidenzbasierte Lösungen zur Verbesserung der Mundgesundheit zu entwickeln.
Redaktion
Eine ausgewogene Bakterienzusammensetzung im Mundraum unterstützt die natürliche Abwehr von Krankheitserregern und verringert das Risiko von Entzündungen, Erkrankungen im Mundraum sowie Erkrankungen von Organen wie Leber, Darm, Herz und Gehirn. Deshalb ist es wichtig, die Mundgesundheit durch eine gute Mundhygiene, eine gesunde Ernährung und regelmässige zahnärztliche Untersuchungen zu fördern.
PD Dr. med. dent. Karygianni, wie viele Bakterien leben in unserem Mund?
Es gibt schätzungsweise mehr als 700 verschiedene Arten von Mikroorganismen, die in unserem Mund leben. Die genaue Anzahl variiert jedoch
von Person zu Person und hängt von verschiedenen Faktoren wie Ernährung, Mundhygiene und Gesundheitszustand ab. Es wird geschätzt, dass
sich in einem Milliliter menschlichen Speichels zwischen 100 000 und 1 000 000 Mikroorganismen befinden können. Einige dieser Mikroorganismen sind nützlich für unsere Gesundheit, während andere schädlich sein können und zu Infektionen führen können, wenn sie in zu hoher Anzahl vorhanden sind.
Wie sieht eine Typologie der oralen Bakterien aus? Wer sind die Guten, wer die Bösen?
Es ist nicht korrekt, von «guten» und «bösen» Bakterien im Mund zu sprechen, da jede Bakterienspezies eine spezifische Rolle in der Gundgesundheit spielen kann. Die meisten Bakterien im Mund sind weder ausschliesslich gut noch ausschliesslich schlecht. Vielmehr hängt
ihre Wirkung von verschiedenen Faktoren ab, wie z. B. der individuellen Mundhygiene und Ernährungsgewohnheiten. Es ist wichtig zu beachten,
dass eine gesunde Mundflora aus einem ausgewogenen Verhältnis verschiedener Bakterienarten besteht. Wenn eine bestimmte Bakterienspezies zu stark oder zu schwach vertreten ist, kann dies zu Problemen führen. Daher ist es sinnvoll, die Mundgesundheit durch
eine gute Mundhygiene, eine gesunde Ernährung und regelmässige zahnärztliche Untersuchungen zu fördern.
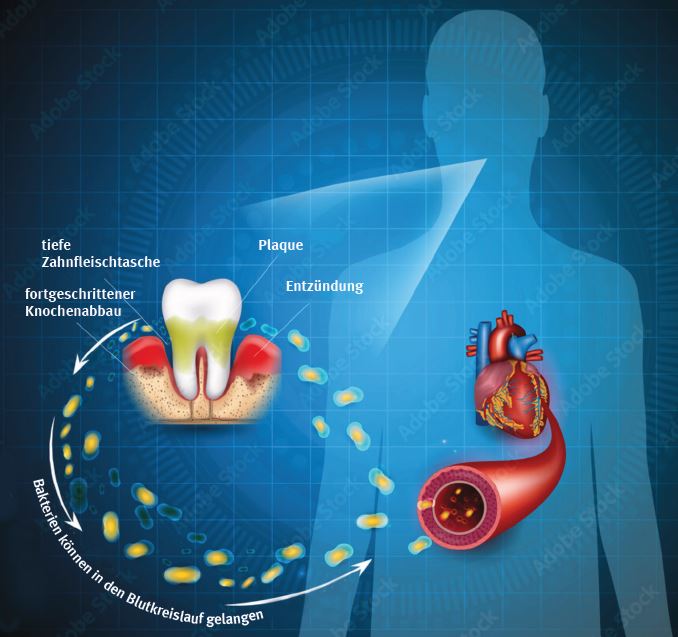
Zu welchen Erkrankungen kommt es im Mundraum, wenn das Gleichgewicht (von kommensalen, symbiotischen und pathogenen Bakterien) gestört ist?
Wenn das Gleichgewicht zwischen den verschiedenen Bakterien im Mund gestört ist, können die schädlichen Bakterien überhandnehmen und die Zähne angreifen. Dies kann zu verschiedenen Erkrankungen im Mundraum führen. Hier sind einige Beispiele:
Es ist wichtig zu betonen, dass eine gestörte Mundflora oft durch eine Kombination von Faktoren verursacht wird, einschliesslich mangelnder Mundhygiene, schlechter Ernährung und einem geschwächten Immunsystem.
Was weiss man über den Zusammenhang von oralen Bakterien und Erkrankungen von Organen wie Leber, Darm, Gehirn etc.?
In den letzten Jahren haben einige Studien Hinweise darauf gefunden, dass eine Störung der Mundflora und eine Überwucherung bestimmter Bakterienarten im Mund mit Erkrankungen von Organen wie Leber, Darm, Herz und Gehirn in Verbindung gebracht werden können.
Es wird angenommen, dass dies aufgrund einer erhöhten systemischen Entzündungsreaktion aufgrund von Entzündungen im Mundraum geschieht. Eine schlechte Mundhygiene und Zahnfleischerkrankungen können auch zu einer übermässigen Vermehrung von Bakterien im Mundraum führen, was dazu führen kann, dass Bakterien in den Blutkreislauf gelangen und sich in anderen Organen ansiedeln und systemische Infektionen verursachen.
Zum Beispiel haben Studien gezeigt, dass bestimmte orale Bakterien, wie Porphyromonas gingivalis, mit einer erhöhten Entzündungsreaktion im Körper in Verbindung gebracht wurden. Diese Entzündungsreaktion kann zu einer Vielzahl von Erkrankungen führen, einschliesslich kardiovaskulärer Erkrankungen, Alzheimer-Krankheit, Lebererkrankungen und Darmkrebs. Allerdings ist die Forschung in diesem Bereich noch relativ neu, und weitere Untersuchungen sind notwendig, um diese Zusammenhänge genauer zu verstehen.
Gibt es spezifische orale Bakterien, die im Verdacht stehen, Krankheiten wie rheumatoide Arthritis oder Abszesse auszulösen?
Ja, es gibt bestimmte orale Bakterien, die mit Krankheiten wie rheumatoider Arthritis und Abszessen in Verbindung gebracht wurden. Zum Beispiel wurde das Bakterium Porphyromonas gingivalis, das eine Rolle bei der Entstehung von Parodontitis spielt, mit rheumatoider Arthritis in Verbindung gebracht. Das Bakterium ist in der Lage, Proteine zu produzieren, die eine ähnliche Struktur wie körpereigene Proteine aufweisen, die in Gelenken vorkommen. Dies kann dazu führen, dass das Immunsystem fälschlicherweise diese körpereigenen Proteine angreift und so eine Entzündungsreaktion im Körper auslöst, die zur Entwicklung von rheumatoider Arthritis beitragen kann. Andererseits kann auch eine systemische Entzündungserkrankung wie die rheumatoide Arthritis die Entzündungs- und Knochenabbauprozesse im Mundbereich begünstigen, die bei einer Parodontitis auftreten.
Abszesse können auch durch bestimmte orale Bakterien verursacht werden, wie z. B. Streptococcus anginosus, das oft in Abszessen im Hirnbereich vorkommt.
Es ist wichtig zu beachten, dass nicht alle Fälle von rheumatoider Arthritis oder Abszessen auf orale Bakterien zurückzuführen sind und dass weitere Forschung erforderlich ist, um den Zusammenhang zwischen oraler Gesundheit und diesen Erkrankungen besser zu verstehen. (vgl. Studien 1, 2, 3)
In letzter Zeit wird das Fusobacterium nucleatum als möglicher Auslöser von Alzheimer erforscht. Was können Sie dazu sagen?
Es gibt Hinweise darauf, dass das Bakterium Fusobacterium nucleatum an der Entstehung von Alzheimer beteiligt sein könnte, aber die Forschung zu diesem Thema ist noch relativ neu und es ist noch viel mehr Forschung erforderlich, um den genauen Zusammenhang zu verstehen.
Eine Studie aus dem Jahr 2020, die im Journal of Alzheimer’s Disease veröffentlicht wurde, liefert Hinweise auf einen Zusammenhang zwischen parodontalen Pathogenen wie z. B. F. nucleatum und Alzheimer-Krankheit, der bei älteren Erwachsenen stärker ausgeprägt war. Es wurde auch festgestellt, dass F. nucleatum die Blut-Hirn-Schranke überwinden kann und in der Lage ist, das Gehirn zu erreichen. In einer anderen Studie aus dem Jahr 2022, die im Frontiers in Aging Neuroscience veröffentlicht wurde, wurde berichtet, dass F. nucleatum in der Lage ist, Beta-Amyloid-Protein, das bei Alzheimer eine Rolle spielt, zu binden und zu aggregieren. Die Wirksamkeit einer Behandlung von parodontalen Pathogenen zur Verringerung von Folgen der Neurodegeneration sollte in randomisierten kontrollierten Studien getestet werden.
Diese Ergebnisse deuten darauf hin, dass F. nucleatum eine Rolle bei der Entstehung von Alzheimer spielen könnte, aber weitere Forschung im Rahmen von randomisierten kontrollierten Studien ist erforderlich, um den genauen Zusammenhang zu verstehen. Es ist wichtig zu betonen, dass F. nucleatum auch bei gesunden Personen im Mund vorkommt und nicht alle Personen, die F. nucleatum haben, Alzheimer entwickeln. (vgl. Studien 4, 5)
Welchen Einfluss hat die Ernährung auf die oralen Bakterien?
Die Die Ernährung kann einen erheblichen Einfluss auf die Zusammensetzung und Aktivität der oralen Bakterien haben. Insbesondere der Verzehr von zucker- und kohlenhydratreichen Lebensmitteln kann das Wachstum von kariesverursachenden Bakterien fördern und das Gleichgewicht der oralen Mikrobiota stören.
Auf der anderen Seite können bestimmte Nahrungsmittel und Nährstoffe dazu beitragen, das Wachstum von gesundheitsfördernden Bakterien im Mund zu fördern und die Entstehung von Karies und Parodontitis zu reduzieren. Beispielsweise haben Studien gezeigt, dass der Verzehr von fermentierten Milchprodukten wie Joghurt und Käse, die Probiotika enthalten, das Wachstum von kariesverursachenden Bakterien hemmen kann.
Eine ausgewogene Ernährung mit einer Vielzahl von Nährstoffen, einschliesslich Vitaminen und Mineralstoffen, kann dazu beitragen, das Immunsystem zu stärken und das Wachstum von pathogenen Bakterien im Mund zu reduzieren. Es ist jedoch wichtig zu beachten, dass die Wirkung der Ernährung auf die orale Mikrobiota komplex ist und von vielen Faktoren wie Alter, Geschlecht, genetischer Veranlagung und allgemeiner Gesundheit abhängt. (vgl. Studien 6, 7)
Wie können wir sonst Einfluss auf ein gesundes Mikrobiom nehmen?
Es gibt verschiedene Möglichkeiten, um ein gesundes orales Mikrobiom zu
fördern:
Durch die Umsetzung dieser Massnahmen kann ein gesundes orales Mikrobiom gefördert werden und das Risiko für Karies und Zahnfleischerkrankungen reduziert werden. (vgl. Studie 8)
Doe Aktion Zahnfreundlich Schweiz bedankt sich bei Nelly Karygianni für Ihre Expertise zu den Mikroorganismen im Mundraum und wünscht ihr für die Zukunft viel Erfolg und alles Gute.
Studien